Histeroskopia wzbudza w pacjentkach więcej obaw niż większość zabiegów ginekologicznych. Powód jest prosty: wprowadzenie instrumentu przez szyjkę macicy brzmi nieprzyjemnie, a internet dostarcza relacji ze skrajnym rozstrzałem, od opisu bezbolesnej procedury po dramatyczne wspomnienia bólu. Rzeczywistość jest gdzieś pośrodku i zależy od kilku konkretnych czynników, które warto znać przed wizytą, a nie po niej.
Czym jest histeroskopia i kiedy lekarz ją zleca?
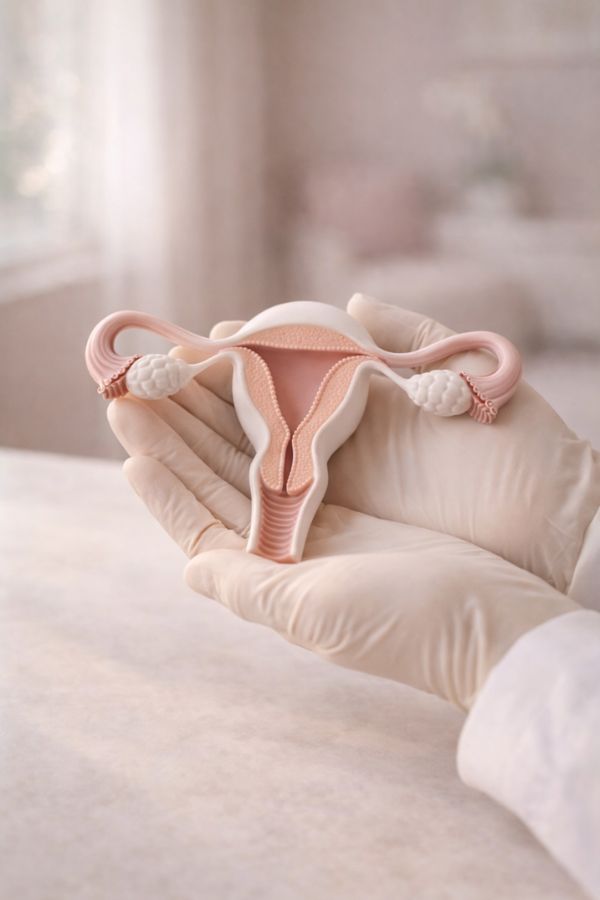
Histeroskopia to metoda bezpośredniej wizualizacji wnętrza macicy za pomocą cienkiego instrumentu optycznego, histeroskopu, wprowadzanego przez pochwę i szyjkę macicy. Pozwala ocenić błonę śluzową macicy, jamę macicy i ujścia jajowodów w dużym powiększeniu, na ekranie monitora. Wynik badania jest dostępny bezpośrednio po jego zakończeniu, a na życzenie pacjentka może obserwować obraz na żywo w trakcie procedury.
Wskazania do histeroskopii są szerokie. Lekarz kieruje na to badanie przy nieprawidłowych krwawieniach z dróg rodnych, niepłodności i nawracających poronieniach, podejrzeniu polipów endometrialnych lub mięśniaków podśluzówkowych, zrostach w jamie macicy, nieprawidłowym obrazie endometrium w USG, wrodzonych wadach macicy oraz przy konieczności usunięcia zagubionej wkładki domacicznej. Histeroskopia jest też wykonywana u kobiet stosujących długotrwałą hormonoterapię, u których monitorowanie stanu endometrium jest częścią standardowej opieki.
Ważne rozróżnienie, które ma wpływ zarówno na przebieg zabiegu, jak i na czas powrotu do normalnego funkcjonowania, to podział na histeroskopię diagnostyczną i operacyjną. Pierwsza służy wyłącznie ocenie, lekarz ogląda wnętrze macicy i opisuje to, co widzi. Druga pozwala w tym samym czasie usunąć wykrytą zmianę: polip, mięśniak podśluzówkowy, zrost. Dzięki temu w wielu przypadkach diagnoza i leczenie zamykają się w jednej procedurze, bez planowania osobnego zabiegu.
Czy histeroskopia boli i od czego to zależy?
To pytanie, które pada najczęściej, i zasługuje na szczerą odpowiedź, a nie na uspokajające ogólniki. Większość pacjentek po histeroskopii diagnostycznej opisuje odczucia jako porównywalne z bólem menstruacyjnym lub dyskomfortem przy badaniu ginekologicznym, nie jako ból ostry czy nie do zniesienia. Część kobiet nie odczuwa praktycznie nic. Część odczuwa wyraźny dyskomfort, szczególnie w momencie pokonywania szyjki macicy przez instrument.
Na intensywność odczuć wpływa kilka czynników. Szyjka macicy u kobiet, które nie rodziły drogami natury, jest węższa i trudniej poddaje się rozszerzeniu, co może zwiększać dyskomfort. Histeroskopia operacyjna, szczególnie przy usuwaniu większych zmian, wiąże się z dłuższym czasem zabiegu i może wymagać znieczulenia, którego przy diagnostycznej nie potrzeba. Wiek i napięcie pacjentki mają znaczenie, bo stres istotnie obniża próg bólowy.
W Femme Art histeroskopia może być wykonana bez znieczulenia, w znieczuleniu miejscowym lub w krótkotrwałym znieczuleniu dożylnym pod nadzorem anestezjologa. Decyzja o wyborze znieczulenia jest podejmowana wspólnie z pacjentką podczas konsultacji kwalifikacyjnej, gdzie lekarz omawia zakres zabiegu, historię poprzednich procedur i indywidualne preferencje.
Jak się przygotować do histeroskopii?
Przygotowanie jest stosunkowo proste, ale każdy jego element ma uzasadnienie kliniczne. Zabieg planuje się po zakończeniu krwawienia miesięcznego, najlepiej do około 15. dnia cyklu. U kobiet z nieprawidłowymi krwawieniami lekarz wybiera termin w okresie między krwawieniami lub wtedy, gdy krwawienie jest najmniej intensywne, chodzi o to, żeby obraz endometrium był możliwie czytelny.
Przed zabiegiem konieczne jest aktualne badanie bakteriologiczne pochwy, czyli biocenoza. Aktywna infekcja pochwy lub szyjki macicy jest przeciwwskazaniem do histeroskopii, bo wykonanie zabiegu przy stanie zapalnym zwiększa ryzyko powikłań infekcyjnych. Poza biocenozą wymagane są wyniki grupy krwi, HBS i HCV. Przy zabiegu planowanym w znieczuleniu obowiązuje ścisłe odstawienie posiłków i napojów na trzy do sześciu godzin przed jego rozpoczęciem.
Przed histeroskopią operacyjną lekarz może zlecić dodatkowe badania, takie jak morfologia krwi, koagulogram czy EKG, szczególnie u pacjentek z chorobami towarzyszącymi lub po przebytych operacjach. Wszystkie wymagania poprzedzającej konsultacji kwalifikacyjnej, a jest ona obowiązkowa przed każdym zabiegiem operacyjnym, są omawiane indywidualnie.
Jak przebiega sam zabieg?
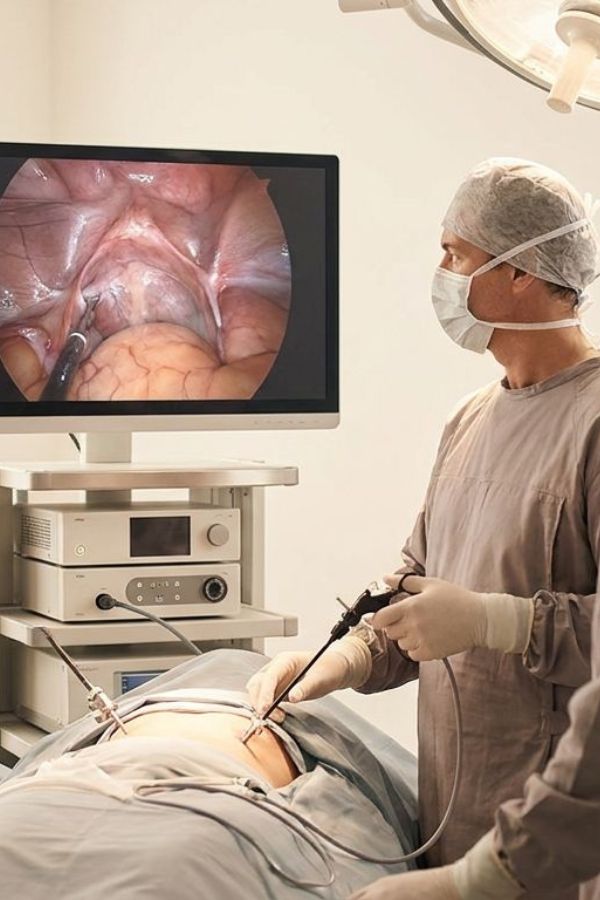
Pacjentka leży w pozycji ginekologicznej. Przed wprowadzeniem histeroskopu srom i pochwa są odkażane roztworem do błon śluzowych, który nie drażni i nie piecze. Histeroskop, cienki instrument złożony z układu optycznego, źródła światła i kanału roboczego, wprowadzany jest przez pochwę, następnie przez szyjkę macicy do jamy macicy. Aby uwidocznić wnętrze macicy, podaje się przez instrument roztwór soli fizjologicznej lub roztwór hiperosmolarny, który delikatnie rozszerza jamę i poprawia widoczność.
Obraz z wnętrza macicy jest przesyłany w czasie rzeczywistym na monitor wysokiej rozdzielczości. Femme Art dysponuje najnowszej generacji mikrohisteroskopem firmy Aesculap Chifa, który umożliwia oglądanie endometrium w dużym powiększeniu, cyfrową archiwizację obrazu i porównywanie wyników w kolejnych badaniach kontrolnych. Przy histeroskopii operacyjnej przez kanał roboczy instrumentu wprowadzane są zminiaturyzowane narzędzia do usunięcia zmiany.
Po zakończeniu zabiegu pacjentka pozostaje w obserwacji przez 30 do 60 minut. Przy histeroskopii diagnostycznej wykonywanej ambulatoryjnie powrót do domu jest możliwy tego samego dnia. Środki przeciwbólowe po zabiegu zazwyczaj nie są potrzebne, a jeśli pojawiają się dolegliwości, zwykle wystarczają preparaty dostępne bez recepty.
Powrót do normalnego funkcjonowania – czego się spodziewać?
Po histeroskopii diagnostycznej zdolność do codziennych aktywności wraca zazwyczaj w ciągu kilku do kilkunastu godzin. Przez kilka dni może utrzymywać się delikatne plamienie lub wydzielina z pochwy, to normalna reakcja endometrium na zabieg, nie sygnał powikłania. Intensywny wysiłek fizyczny i współżycie powinny być odłożone na kilka dni.
Po histeroskopii operacyjnej czas rekonwalescencji zależy od zakresu zabiegu. Usunięcie polipa nie wymaga długiej przerwy. Operacyjne przecinanie zrostów czy resekcja większego mięśniaka podśluzówkowego oznaczają dłuższy okres gojenia endometrium i dłuższą przerwę od aktywności fizycznej i seksualnej. Szczegółowe zalecenia pozabiegowe lekarz omawia z pacjentką bezpośrednio po zabiegu i przekazuje je na piśmie.